Gần đây, có thông tin cho rằng ngưỡng chẩn đoán tăng huyết áp ở nước ta đã được điều chỉnh từ ≥140/90mmHg xuống còn ≥130/80mmHg, nhiều người khi nghe tin này đã bày tỏ: Tỉnh dậy một giấc, tôi lại trở thành người bị tăng huyết áp!
Trước tiên, đừng hoảng loạn, thực ra việc sửa đổi tiêu chuẩn chẩn đoán tăng huyết áp vẫn còn nhiều tranh cãi. Ủy ban Y tế Quốc gia cũng đã công bố phản hồi cho biết hiện tại chưa điều chỉnh tiêu chuẩn chẩn đoán tăng huyết áp. Kỳ này, sức khỏe NetEase đã tổng hợp thông tin liên quan, hãy cùng tìm hiểu nhé!
Tiêu chuẩn chẩn đoán tăng huyết áp đã thay đổi? Ủy ban Y tế Quốc gia phản hồi: Hiện tại chưa điều chỉnh
Ngày 13 tháng 11, “Hướng dẫn thực hành lâm sàng về tăng huyết áp tại Trung Quốc” được công bố do Trung tâm Bệnh tim mạch Quốc gia, Hiệp hội Bác sĩ Trung Quốc, Ủy ban chuyên môn về tăng huyết áp của Hiệp hội Bác sĩ Trung Quốc, cùng các tổ chức khác hợp tác soạn thảo, khuyến nghị ngưỡng chẩn đoán tăng huyết áp ở người lớn giảm xuống 130/80 mmHg. Ngay lập tức, các cư dân mạng đã thảo luận sôi nổi về vấn đề này, các chuyên gia y tế cũng có ý kiến trái chiều.
Ngày 15 tháng 11, Ủy ban Y tế Quốc gia đã đưa ra câu trả lời chính thức: Nhà nước có quy trình quy định trong việc ban hành các tiêu chuẩn chẩn đoán cho các bệnh như tăng huyết áp. Các hướng dẫn, đồng thuận do tổ chức chuyên môn, hiệp hội học thuật, cá nhân tự phát hành là kết quả nghiên cứu của các chuyên gia, không được coi là tiêu chuẩn chẩn đoán bệnh lý quốc gia.
Về tiêu chuẩn chẩn đoán tăng huyết áp, các điểm giáo dục và phòng chống dịch bệnh, cùng lộ trình lâm sàng được Bộ Y tế Quốc gia công bố vào các năm 2005, 2010, 2017 đều nêu rõ: Tiêu chuẩn chẩn đoán tăng huyết áp ở người lớn là huyết áp vượt quá 140/90mmHg đo ba lần không cùng một ngày.
Hiện tại, nhà nước chưa điều chỉnh tiêu chuẩn chẩn đoán tăng huyết áp ở người lớn.
Hai phiên bản hướng dẫn có sự khác biệt gì? Chuyên gia đưa ra quan điểm khác nhau
Trước khi công bố “Hướng dẫn thực hành lâm sàng về tăng huyết áp tại Trung Quốc,” tiêu chuẩn chẩn đoán tăng huyết áp của Trung Quốc sử dụng “Hướng dẫn phòng chống và điều trị tăng huyết áp Trung Quốc (phiên bản sửa đổi 2018).” Sức khỏe NetEase đã so sánh hai phiên bản hướng dẫn:
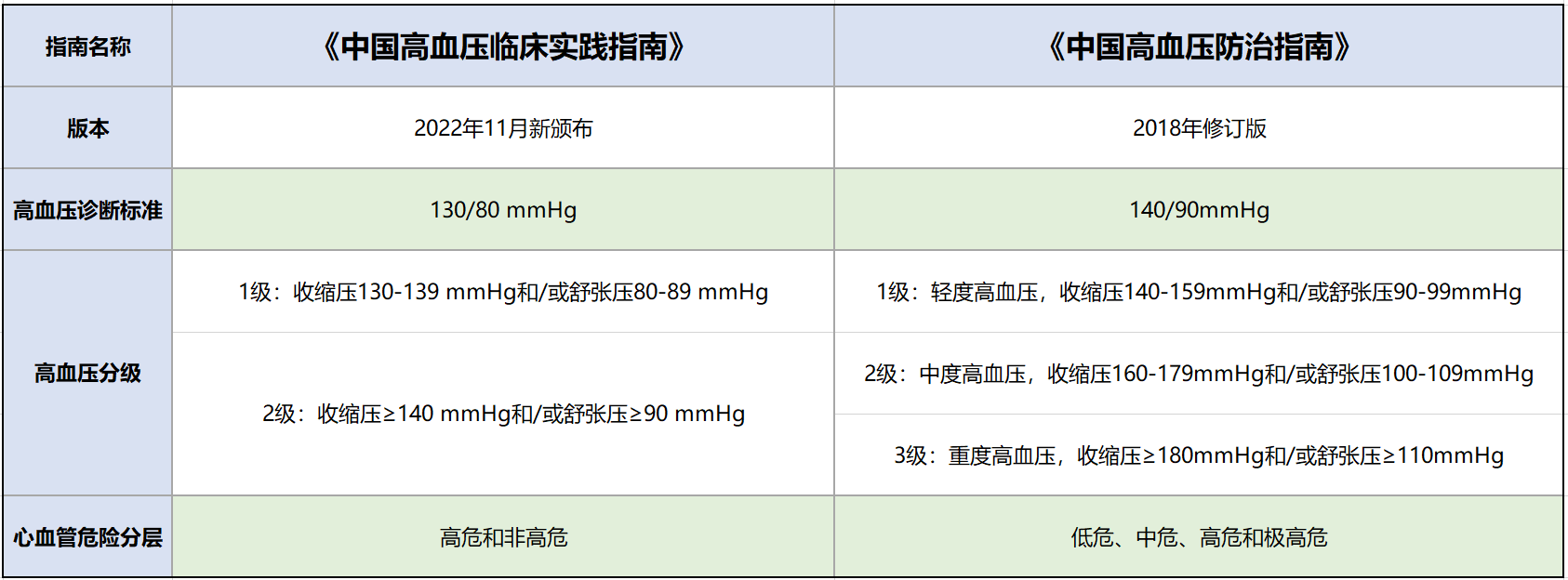
Về việc xây dựng “hướng dẫn mới,” Chủ tịch Hội Tim mạch Trung Quốc, Viện sĩ Viện Hàn lâm Kỹ thuật Trung Quốc, bà Hàn Gia Linh cho biết, việc giảm ngưỡng chẩn đoán tăng huyết áp sẽ làm tăng số người được đưa vào diện bị tăng huyết áp, chi phí cho điều trị ban đầu có thể có đôi chút cao hơn, nhưng chi phí cho việc điều trị các biến chứng nghiêm trọng sau đó, như đột quỵ, nhồi máu cơ tim, suy thận sẽ giảm đáng kể, đồng thời nâng cao rõ rệt chất lượng cuộc sống của bệnh nhân và kéo dài tuổi thọ. Theo tiêu chuẩn mới, số bệnh nhân tăng huyết áp ở Trung Quốc sẽ tăng từ 245 triệu lên gần 500 triệu, hơn 1/3 dân số sẽ trở thành bệnh nhân tăng huyết áp.
Giáo sư Liu Lisheng, Chủ tịch danh dự của Liên minh Tăng huyết áp Trung Quốc cho biết, theo hướng dẫn điều trị tăng huyết áp do WHO phát hành năm 2021, ngưỡng tăng huyết áp vẫn là 140/90mmHg. Bà chỉ ra rằng, theo hướng dẫn mới, Trung Quốc sẽ có gấp đôi số bệnh nhân tăng huyết áp, điều này không chỉ gây lo ngại cho bệnh nhân mà khả năng kinh tế y tế quốc gia có thể hỗ trợ số lượng lớn bệnh nhân tăng huyết áp cũng là một vấn đề.
Bác sĩ chính khoa Tim mạch Bệnh viện Nhân dân Đại học Bắc Kinh, Zhang Haicheng cho biết, hướng dẫn mới có thể không nhất quán với Hướng dẫn phòng chống và điều trị tăng huyết áp được thực hiện lâm sàng tại Trung Quốc, dễ dẫn đến sự nhầm lẫn. Hơn nữa, liệu cơ sở để chuẩn hóa việc tự đo huyết áp tại nhà từ 135/85mmHg đột nhiên trở thành 130/80mmHg có đủ hay không, và tiêu chuẩn chẩn đoán ABPM (giám sát huyết áp động) đột nhiên thay đổi cũng cần nghiên cứu chứng cứ.
Xét rằng tăng huyết áp là yếu tố nguy cơ chung của các bệnh tim mạch và não (cũng đứng đầu trong danh sách), là một vấn đề xã hội có tính đến nhiều lĩnh vực và ảnh hưởng sâu rộng, việc điều chỉnh tiêu chuẩn chẩn đoán liên quan đến hàng trăm triệu người từ trạng thái sức khoẻ bình thường bỗng nhiên trở thành bệnh nhân tăng huyết áp có thể gặp phải một loạt vấn đề, như điều kiện nhập ngành nghề đặc biệt, nghỉ hưu vì bệnh, bảo hiểm thương mại, trong lĩnh vực học thuật, như điểm CHA2DS2-VASc của bệnh nhân rung nhĩ đột nhiên tăng thêm một điểm, chắc chắn sẽ tăng số lượng người cần điều trị chống đông, điểm HASBLED cũng sẽ tăng thêm một điểm. Hơn nữa, chi tiêu y tế quốc gia và lợi ích của kinh tế y tế, cũng như cảm giác kỳ thị của bệnh nhân khi bỗng trở thành người bệnh.
Vì vậy, việc sửa đổi tiêu chuẩn chẩn đoán tăng huyết áp phải hợp lý (có tính khả thi), phù hợp (có tính tiếp cận) và phù hợp với tình hình quốc gia (có tính bền vững). Tôi đề nghị rằng nếu điều chỉnh tiêu chuẩn chẩn đoán tăng huyết áp, nó nên được Ủy ban Y tế Quốc gia, Ủy ban phát triển và cải cách, Cục bảo hiểm y tế, Cục quản lý dược, Bộ nhân sự và các đơn vị liên quan khác thảo luận kỹ lưỡng và thu thập ý kiến rộng rãi trước khi phát hành phiên bản thử nghiệm.
Sự thay đổi tiêu chuẩn tăng huyết áp không phải là lần đầu tiên
Thực tế, tiêu chuẩn tăng huyết áp đã trải qua nhiều lần điều chỉnh trong hơn 40 năm:
Năm 1977, Tổ chức Y tế Thế giới đưa ra tiêu chuẩn chẩn đoán tăng huyết áp 160/95mmHg;
Năm 1984, các nhà khoa học lần đầu tiên đề xuất khái niệm “huyết áp bình thường cao”;
Năm 1993, huyết áp dưới 130/85mmHg được xác định là huyết áp bình thường;
Năm 1999, hệ thống hướng dẫn điều trị của WHO/Hội Tăng huyết áp Quốc tế xác định tiêu chuẩn chẩn đoán tăng huyết áp là 140/90mmHg.
Tiêu chuẩn chẩn đoán mới 130/80mmHg được đề xuất lần đầu tiên trong “Hướng dẫn tăng huyết áp của Hiệp hội Tim mạch Hoa Kỳ/Hiệp hội Tim mạch Hoa Kỳ năm 2017”, cũng đã gây ra nhiều cuộc thảo luận và tranh cãi lúc bấy giờ.
Hướng dẫn điều trị huyết áp ở trẻ em và thanh thiếu niên châu Âu được công bố mới nhất năm 2022 cũng đã xác định huyết áp cao là 130/80mmHg.
Ngoài ra, hướng dẫn tăng huyết áp năm 2022 được ban hành tại Đài Loan, Trung Quốc cũng áp dụng tiêu chuẩn tương tự, khuyến nghị 130/80mmHg làm mục tiêu kiểm soát huyết áp cho hầu hết bệnh nhân tăng huyết áp.
Đừng lo lắng! Nếu huyết áp quanh ngưỡng tiêu chuẩn, phải làm sao?
Về thực tế “bỗng nhiên bị tăng huyết áp,” nhiều người cho rằng họ hơi hoảng hốt, không lẽ sau này phải sống chung với thuốc hạ huyết áp hàng ngày sao?
Thực ra, đối với những bệnh nhân có huyết áp tâm thu từ 130 đến 139mmHg và/hoặc huyết áp tâm trương 80-89mmHg mà không có triệu chứng lâm sàng kết hợp, tổn thương cơ quan mục tiêu hoặc ba yếu tố nguy cơ tim mạch trở lên (như hút thuốc, rối loạn đường huyết, rối loạn lipid máu, béo phì, v.v.) theo “hướng dẫn mới” được phân loại là bệnh nhân không nguy cơ cao có thể tiến hành can thiệp lối sống trong vòng 3-6 tháng. Nếu huyết áp tâm thu vẫn ≥130mmHg và/hoặc huyết áp tâm trương ≥80mmHg, có thể cân nhắc bắt đầu điều trị thuốc hạ huyết áp.
Đồng thời, việc biết cách theo dõi huyết áp một cách khoa học cũng rất quan trọng.
Lựa chọn máy đo huyết áp: Khi đo huyết áp tại nhà, tốt nhất nên chọn máy đo huyết áp điện tử dạng bắp tay do nhà sản xuất uy tín sản xuất.
Lựa chọn cánh tay: Khi đo huyết áp lần đầu, hãy đo cả hai cánh tay, cánh tay có huyết áp cao hơn sẽ được chọn.
Lựa chọn tư thế: Khi đo huyết áp nên ngồi, nếu không thể hãy nằm ngửa, không được nằm nghiêng, nhớ rằng băng số đo nên ở cùng độ cao với tim.
Lựa chọn thời gian: Mỗi ngày nên đo huyết áp vào buổi sáng và buổi tối; buổi sáng: đo trước khi dùng thuốc, trước bữa sáng và sau khi đi vệ sinh; buổi tối: đo trước bữa tối, nếu bỏ lỡ thì trong một giờ trước khi đi ngủ; nếu dùng thuốc vào buổi tối, khuyên nên đo trước khi uống thuốc.
Cuối cùng, việc kiểm soát huyết áp bên cạnh việc dùng thuốc, cũng không thể thiếu sự can thiệp lối sống.
Nếu bạn đang “vùng vẫy” quanh ngưỡng tiêu chuẩn huyết áp, có thể điều chỉnh chế độ ăn uống bằng cách sử dụng muối ăn ít natri thay cho muối thông thường, thể dục cũng là một phương pháp hạ huyết áp hiệu quả, có thể tăng cường các hoạt động thể chất phù hợp với khả năng của bản thân, các bài tập thể dục aerobic như đi bộ nhanh, chạy bộ, bơi lội, đạp xe, thể dục nhịp điệu, nhảy dây, đều rất phù hợp.
Có lẽ, việc xác định điều chỉnh tiêu chuẩn tăng huyết áp còn cần thêm thời gian và có nhiều tranh cãi, nhưng duy trì lối sống khỏe mạnh và chú trọng đến việc phòng bệnh là nhiệm vụ vĩnh cửu của mỗi người trong chúng ta.